La intervención en la reproducción humana
El desarrollo tecnológico ha permitido la secuencia del genoma humano y la obtención de las denominadas células madre o células troncales (del inglés stem cells, donde stem significa “tronco”). Estas células tienen la capacidad de diferenciarse a nuevas células funcionales para sustituir aquellas que se han perdido por diversos motivos. En realidad, muchos tejidos y órganos del cuerpo humano tienen cierta capacidad de autorregenerarse; por ejemplo, una célula de la piel es reemplazada por otra; si se extirpa una parte del hígado, la parte restante se multiplica hasta alcanzar el tamaño adecuado… En los ejemplos mencionados, las células que se multiplican solo pueden dar lugar a un tipo de célula diferenciada o a un pequeño grupo de tipos celulares, que corresponde a su tejido u órgano respectivo (por ejemplo, las células madre hematopoyéticas pueden dar lugar a todos los tipos de células sanguíneas); además, las células madre no embrionarias son difíciles de obtener y pueden provocar problemas de rechazo.
 |
|
| Imagen microscópica de un blastocito humano de 5 o 6 días. Está formado por unas 120 células totipotentes, es decir, células que pueden desarrollarse para originar cualquier célula del organismo. |
Sin embargo, las células madre embrionarias son totipotentes; es decir, son capaces de originar todos los tipos celulares de nuestro organismo. Estas células troncales se obtienen de las primeras fases del desarrollo embrionario (como hemos mencionado anteriormente, cada uno de los ocho primeros blastómeros puede generar un individuo completo) aunque no constituyen, de por si, un embrión. Veremos a continuación por qué.
La primera diferenciación ocurre aproximadamente a los cinco días de desarrollo embrionario, cuando la capa externa de células se diferencia en un tipo de células que participarán en la implantación –conexión entre el cigoto en desarrollo y el útero de la madre– y en la formación de la placenta –órgano que provee las necesidades de respiración, nutrición y excreción del feto durante su desarrollo–. Esta capa de células recibe el nombre de trofoectodermo, y el resto de las células que queda en su interior forma la denominada masa celular interna, que está constituida por células totipotentes; pero estas células totipotentes no pueden originar un ser vivo: si fueran transplantadas al útero de una mujer no se implantarían, ya que necesitan la presencian de las células del trofoectodermo –que median en la implantación, y sin implantación no hay desarrollo embrionario–, cuestión sumamente importante para decidir si esta masa celular es o no un ser vivo.
Si estas células se cultivan en un medio adecuado serán capaces de proliferar y autorregenerarse de forma indefinida manteniendo su totipotencia (hecho que no sucede con el resto de las células madre de nuestro organismo, que al cabo de cierto tiempo pierden su capacidad de multiplicarse). Sin embargo, una vez que estas células se han diferenciado ya no pueden multiplicarse de forma indefinida y, además, pueden provocar rechazo al igual que cualquier órgano o tejido transplantado.
Debido a estas características, las células madre embrionarias tienen múltiples aplicaciones: ensayos clínicos de nuevos fármacos, estudios del desarrollo humano, para la obtención en grandes cantidades de tejidos como, por ejemplo, células sanguíneas que reemplazan a las afectadas en pacientes con cáncer, o condrocitos (células formadoras de cartílago) para sustituir este tejido en personas con artritis reumatoide…
Actualmente se están utilizando las técnicas de transferencia nuclear que vimos anteriormente, y que consiste en extraer el núcleo de una célula somática del paciente (por ejemplo, de la piel) e insertarlo en un ovocito sin núcleo, que puede provenir de un donante; a partir de él se desarrolla un blastocisto, del que se podrán obtener las células madre embrionarias que al provenir del propio paciente evitan los problemas de rechazo. El esquema siguiente representa la aplicación de esta técnica para la obtención de células productoras de insulina para paliar la diabetes tipo I:
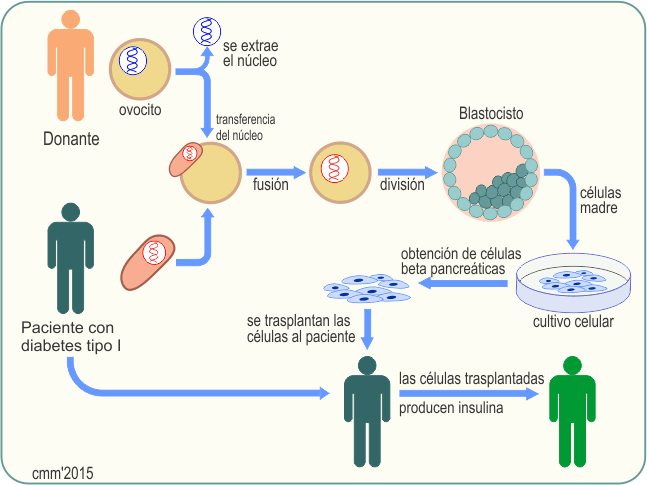 |
| Esquema que representa una de las posibles aplicaciones de las técnicas de clonación para la obtención de células pancreáticas productoras de insulina humana. Se toma una célula de la piel de la persona diabética y se extrae su material genético, este se inserta en un óvulo, procedente de una donadora, al que previamente se le ha quitado el núcleo. Se estimula el desarrollo de la célula en un medio de cultivo adecuado. Se extraen algunas células del blastocisto y se cultivan con factores de crecimiento y maduración de células productoras de insulina. Una vez conseguidas estas células, se pueden introducir en la persona enferma para que recupere la capacidad de sintetizar la hormona sin presentar efectos secundarios ni rechazo. |
Otras líneas de investigación con células madre van encaminadas a mejorar las técnicas de cultivo y purificación de las células madre embrionarias, a su modificación genética, a la localización de los genes implicados en su diferenciación y la búsqueda de estrategias de inmunosupresión para evitar el rechazo de estas células y que sean terapéuticamente efectivas.
Obra publicada con Licencia Creative Commons Reconocimiento No comercial Compartir igual 4.0
